Suivez-nous sur les réseaux sociaux !
Sommaire du chapitre :
- I Conduite à tenir en présence d’un patient qui consulte pour douleur thoracique
- II Orientation diagnostique : identifier les urgences cardiaques
- III Orientation diagnostique : douleurs chroniques de cause cardiaque
- IV Orientation diagnostique : principales causes extracardiaques d’une douleur thoracique
Dernières publications
Publications
Chapitre 06 – Item 230 : Douleur thoracique aiguë
I. Conduite à tenir en présence d’un patient qui consulte pour douleur thoracique
II. Orientation diagnostique : identifier les urgences cardiaques
III. Orientation diagnostique : douleurs chroniques de cause cardiaque
IV. Orientation diagnostique : principales causes extracardiaques d’une douleur thoracique
Situations de départ
161 Douleur thoracique.
162 Dyspnée.
178 Demande/prescription raisonnée et choix d’un examen diagnostique.
185 Réalisation et interprétation d’un électrocardiogramme (ECG).
203 Élévation de la protéine C-réactive (CRP).
204 Élévation des enzymes cardiaques.
259 Évaluation et prise en charge de la douleur aiguë
Hiérarchisation des connaissances
| Rang | Rubrique | Intitulé | Descriptif |
|---|---|---|---|
| Définition | Savoir définir une douleur thoracique aiguë | ||
| Identifier une urgence | Savoir rechercher une détresse vitale devant une douleur thoracique | Détresse respiratoire ou hémodynamique, troubles de la conscience | |
| Identifier une urgence | Identifier les signes de gravité imposant des décisions thérapeutiques immédiates | ||
| Diagnostic positif | Savoir évoquer les 4 urgences cardiovasculaires devant une douleur thoracique | Dissection aortique, syndromes coronariens aigus, péricardite avec tamponnade, embolie pulmonaire | |
| Diagnostic positif | Connaître la sémiologie clinique fonctionnelle et physique de la dissection aortique | ||
| Diagnostic positif | Connaître la démarche diagnostique des 4 urgences cardiovasculaires | Terrain évocateur, caractéristiques de la douleur thoracique, particularités de l’examen clinique | |
| Examens complémentaires | Connaître les anomalies électrocardiographiques des 4 urgences cardiovasculaires | ||
| Examens complémentaires | Connaître la place et les anomalies de la radiographie thoracique des 4 urgences cardiovasculaires | ||
| Examens complémentaires | Connaître les examens biologiques à prescrire et leur interprétation des 4 urgences cardiovasculaires | ||
| Examens complémentaires | Connaître la place de la coronarographie dans le diagnostic et les principes de prise en charge du syndrome coronarien aigu | ||
| Examens complémentaires | Connaître la place de l’échocardiographie, de l’ETO et du scanner thoracique dans le diagnostic de dissection aortique | ||
| Étiologies | Devant un angor d’effort, connaître les principales causes d’angor fonctionnel | Rétrécissement aortique serré, cardiomyopathie hypertrophique, tachycardies (fibrillation atriale), anémie, hyperthyroïdie | |
| Étiologies | Connaître les principales causes thoraciques de douleur aiguë en dehors des 4 urgences cardiovasculaires | Pneumonie, pneumothorax (cf. items correspondants) | |
| Étiologies | Connaître les principales causes extra-thoraciques de douleur thoracique | Pancréatite, colécystite, ulcère, RGO cf. items correspondants) | |
I Conduite à tenir en présence d’un patient qui consulte pour douleur thoracique
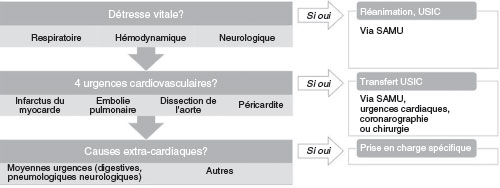
A Première étape : rechercher une détresse vitale
![]() Rechercher les éléments suivants est une étape indispensable afin de prendre en urgence les mesures thérapeutiques nécessaires :
Rechercher les éléments suivants est une étape indispensable afin de prendre en urgence les mesures thérapeutiques nécessaires :
• détresse respiratoire :
– polypnée (> 30/min) ou bradypnée (< 10/min ou pause respiratoire), tirage par mise en jeu des muscles respiratoires accessoires,
– sueurs, cyanose, désaturation (SpO2 < 90 %), encéphalopathie respiratoire ;
• détresse hémodynamique :
– arrêt circulatoire (pouls carotidien ou fémoral non perçu, patient inconscient),
– état de choc : collapsus avec hypoperfusion périphérique, hypotension avec pâleur, marbrures et oligurie, signes de cœur pulmonaire,
– pouls paradoxal (dépression du pouls à l’inspiration profonde) ;
• atteinte neurologique/troubles de la conscience : confusion, agitation, convulsions, etc.
B Seconde étape : les 4 urgences cardiovasculaires
On recherche par l’interrogatoire et l’examen physique du patient des arguments orientant vers l’une des 4 urgences cardiologiques à évoquer systématiquement du fait de leur gravité immédiate ou potentielle (moyen mnémotechnique « PIED » pour péricardite, infarctus, embolie pulmonaire, dissection) :
• Étiologies à évoquer :
– dissection aortique ;
– syndrome coronarien aigu ;
– embolie pulmonaire ;
– péricardite aiguë (le plus souvent bénigne mais peut se compliquer d’un épanchement péricardique abondant, d’une tamponnade) ;
– rupture de l’œsophage : bien que de survenue exceptionnelle, elle est une urgence thérapeutique à évoquer devant une douleur thoracique associée à une dyspnée, un emphysème sous-cutané (crépitation neigeuse) ou un pneumomédiastin.
• Examens complémentaires systématiques à réaliser :
– ECG 12 dérivations + V3R, V4R, V7, V8, V9 ;
– radiographie pulmonaire ;
– dosage des troponines ultrasensibles.
• Transfert du patient en USIC ou directement en salle de coronarographie en présence d’un syndrome coronarien aigu avec sus-décalage persistant du segment ST par transfert médicalisé (appel du 15), en raison du risque de survenue d’une fibrillation ventriculaire, notamment dans les syndromes coronariens aigus.
La conduite à tenir devant une douleur thoracique est synthétisée dans la figure 6.1.
II Orientation diagnostique : identifier les urgences cardiaques
Si les douleurs thoraciques aiguës dans leurs formes typiques permettent d’évoquer très rapidement une urgence cardiaque, il ne faut pas méconnaître la grande fréquence des formes atypiques. L’interrogatoire et l’examen clinique cherchent un profil de risque particulier pour orienter le diagnostic.
A Syndrome coronarien aigu (cf. item 339 – chapitre 5)
• Le terrain est évoqué par la présence de facteurs de risque, d’antécédents coronariens.
• Il s’agit d’une douleur spontanée de repos, ou un angor de novo ou un angor crescendo. L’infarctus est à évoquer dès que la durée de la douleur a dépassé 20 minutes, elle est parfois associée à une dyspnée (10 % des cas).
• La douleur coronarienne typique est rétrosternale, constrictive, etc. (cf. tableau 6.1) mais attention aux douleurs atypiques surtout chez la femme et le sujet âgé. En pratique, la douleur peut siéger de la mandibule à l’ombilic, parfois mimer une douleur gastrique ou biliopancréatique.
• L’examen clinique est normal en l’absence de complications ; il recherche également une autre localisation de l’athérosclérose (souffle carotidien ou fémoral, abolition d’un pouls, etc.).
Tableau 6.1 ![]() Sémiologie en faveur d’une douleur d’origine coronarienne.
Sémiologie en faveur d’une douleur d’origine coronarienne.
| Douleur de nature ischémique | Douleur de nature non ischémique | |
|---|---|---|
| Caractéristiques | Constriction Pesanteur Brûlure |
Acérée En coup de poignard Augmentée par respiration |
| Siège | Rétrosternal Médiothoracique Irradiant cou, épaules, avant-bras, tête Avec sueurs, nausées |
Sous-mammaire gauche Hémithorax gauche Punctiforme (montré du doigt) Dorsal (dissection) |
| Facteurs déclenchants | Effort Stress Énervement Temps froid |
Après fin de l’effort Soulagement par l’effort Provoquée par un mouvement du corps particulier |
| Durée | Minutes | Secondes Heures (en l’absence d’élévation des troponines) |
• L’ECG doit être réalisé le plus rapidement possible car il conditionne la prise en charge ultérieure : il montre un sus ou sous-décalage du segment ST, des ondes T négatives, des ondes Q, etc.
| Attention Un ECG percritique normal n’élimine pas le diagnostic et un bloc de branche gauche doit être considéré comme un équivalent de SCA avec sus-décalage de segment ST, enfin les ischémies dans le territoire de l’artère circonflexe peuvent être électriquement muettes ! Penser à enregistrer les dérivations V7, V8, V9. |
• La radiographie pulmonaire est normale et souvent inutile dans les tableaux typiques de syndromes coronariens aigus en l’absence d’insuffisance cardiaque.
| Quelle est la place du dosage de la troponine ultrasensible (cf. chapitre 5) ? • Inutile dans la prise en charge des syndromes coronariens aigus avec sus-décalage persistant du segment ST confirmé par l’ECG, le dosage des troponines ne doit pas retarder la prise en charge, la reperfusion coronarienne par angioplastie ou thrombolyse doit être débutée sans attendre les résultats de la troponine ; • Pour les syndromes coronariens aigus sans sus-décalage persistant du segment ST, le dosage des troponines ultrasensibles revêt un intérêt diagnostique et pronostique. Deux situations sont à prendre en compte : le dosage de la troponine est normal : si la douleur thoracique a débuté depuis plus de 3 heures et si la Tn-us est très faible, il faut évoquer un diagnostic différentiel (ou un syndrome coronarien à bas risque) ; si la douleur thoracique a débuté depuis moins de 3 heures ou si la troponine est faible, un 2e dosage de Tn-us est à réaliser 1 heure plus tard. ; le dosage de la troponine est élevé : s’il est très élevé, le diagnostic de syndrome coronarien aigu sans sus-décalage du segment ST à haut risque est posé ; si elle est peu élevée, un 2e dosage 1 heure plus tard montrant une augmentation supplémentaire de la troponine (variation) est nécessaire. En l’absence de variation de la troponine et bien que la surveillance (en USIC) soit également nécessaire, un diagnostic différentiel est à évoquer : myocardite, etc. |
B Dissection de l’aorte thoracique
• Les facteurs favorisants sont une HTA ancienne et un syndrome de Marfan.
• La douleur thoracique est classiquement aiguë, prolongée, intense, à type de déchirement, irradiant dans le dos, migratrice, descendant vers les lombes, parfois avec syncope.
• Cliniquement, on peut observer selon le siège de la dissection : une asymétrie tensionnelle (différence > 20 mmHg), une abolition d’un pouls, un souffle d’insuffisance aortique, un déficit neurologique.
• Elle est parfois révélée par une complication : tableau d’ischémie aiguë de membre, AVC, tableau d’infarctus mésentérique avec douleur abdominale trompeuse, hémopéricarde avec tamponnade.
• ![]() La probabilité clinique de dissection aortique peut être estimée par un score (cf. tableau 6.2). La probabilité clinique est faible si le score est de 0 ou 1 et forte s’il est de 2 ou 3.
La probabilité clinique de dissection aortique peut être estimée par un score (cf. tableau 6.2). La probabilité clinique est faible si le score est de 0 ou 1 et forte s’il est de 2 ou 3.
• ![]() L’ECG est normal ou révèle un SCA si la dissection aortique s’est étendue à une artère coronaire.
L’ECG est normal ou révèle un SCA si la dissection aortique s’est étendue à une artère coronaire.
• La radiographie thoracique montre un élargissement du médiastin, éventuellement un épanchement pleural, un aspect de double contour aortique.
• Les examens biologiques suivants sont requis : NFS, plaquettes, CRP (C-réactive protéine), D-dimères, troponines ultrasensibles (ischémie myocardique), créatine-kinase (rhabdomyolyse), créatininémie.
• Le diagnostic est parfois posé par l’échocardiographie transthoracique (ETT) ou transœsophagienne (ETO) (uniquement en cas de stabilité hémodynamique), mais la réalisation d’un angioscanner thoracique est souvent nécessaire au diagnostic positif et à la planification d’un futur geste chirurgical (porte d’entrée, extension de la dissection, atteinte des artères carotidiennes, mésentériques ou rénales).
Chez les patients hémodynamiquement stables et présentant une faible probabilité clinique de dissection aortique (score = 0 ou 1), l’échocardiographie est complétée par la radiographie thoracique (élargissement médiastinal) et le dosage des D-dimères (d’emblée très élevés).
• ![]() La dissection aortique requiert une prise en charge chirurgicale en urgence en cas d’atteinte de l’aorte ascendante (dissection de type A de Stanford et types I et II de De Bakey), sauf pour les formes limitées à l’aorte descendante (dissection de type B) en l’absence de complication périphérique.
La dissection aortique requiert une prise en charge chirurgicale en urgence en cas d’atteinte de l’aorte ascendante (dissection de type A de Stanford et types I et II de De Bakey), sauf pour les formes limitées à l’aorte descendante (dissection de type B) en l’absence de complication périphérique.
• ![]() La pression artérielle doit être normalisée car c’est une urgence hypertensive.
La pression artérielle doit être normalisée car c’est une urgence hypertensive.
Tableau 6.2 ![]() Score de probabilité clinique de dissection aortique.
Score de probabilité clinique de dissection aortique.
| Critères | Cotation | |
|---|---|---|
| Terrain évocateur | • Syndrome de Marfan • Antécédent familial de maladie aortique • Anévrisme de l’aorte thoracique ou pathologie valvulaire aortique connus • Antécédent de chirurgie aortique |
1 point |
| Douleur thoracique évocatrice | • Douleur thoracique, dorsale ou abdominale de début brutal, intense et à type de déchirement | 1 point |
| Signes évocateurs à l’examen clinique | • Abolition d’un pouls • Asymétrie tensionnelle • Déficit neurologique focal • Insuffisance aortique • Hypotension ou choc |
1 point |
C Embolie pulmonaire (cf. item 226 – chapitre 19)
• Le terrain est évocateur en cas de cancer, contraception œstroprogestative + tabac, période postopératoire, post-partum, alitement, ATCD personnels ou familiaux de maladie thromboembolique.
• Elle se manifeste classiquement par une douleur basithoracique associée à une dyspnée aiguë avec polypnée, toux, parfois hémoptysie tardive.
• À l’examen clinique, on note des signes de thrombose veineuse (absents dans un tiers des cas), une tachycardie, des signes d’insuffisance ventriculaire droite (signe de gravité).
• Cliniquement, deux tableaux opposés sont possibles :
– soit un infarctus pulmonaire avec douleur basithoracique de type pariétopleural fébrile avec hémoptysie noirâtre tardive (bon pronostic) ;
– soit un cœur pulmonaire aigu avec dyspnée isolée et signes de défaillance ventriculaire droite ou collapsus (la douleur est au second plan compte tenu de l’urgence vitale).
• L’ECG révèle la présence de signes de cœur pulmonaire aigu : tachycardie sinusale, aspect S1Q3, bloc de branche droite, ondes T négatives dans les précordiales droites (V1 V3).
• La radiographie pulmonaire peut montrer des atélectasies en bandes, un épanchement pleural basal, une coupole surélevée, une hyperclarté, mais elle est souvent normale. Une douleur thoracique avec dyspnée et radiographie de thorax normale doit faire évoquer obligatoirement le diagnostic.
• La stratification initiale du risque repose sur la présence d’une hypotension (PAS < 90 mmHg ou baisse de PAS ≥ 40 mmHg, pendant plus de 15 minutes, en l’absence de troubles du rythme, d’hypovolémie ou de sepsis) ou d’un choc, témoignant d’un haut risque. • En cas d’EP à haut risque, on réalise un scanner thoracique s’il est disponible immédiatement, sinon une échocardiographie (dilatation du ventricule droit). • En cas d’EP sans hypotension ou choc, la probabilité clinique d’embolie pulmonaire est estimée grâce au score de Wells modifié ou au score de Genève modifié. • Si la probabilité d’EP est faible ou modérée, les D-dimères doivent être prélevés : – s’ils sont positifs (> 500 μg/L ou > 10 × âge pour les patients âgés de plus de 50 ans – recommandations ESC 2019), un angioscanner thoracique est demandé pour confirmer le diagnostic ;
– les D-dimères hautement sensibles (méthode Elisa) sont négatifs, le diagnostic d’EP est éliminé, même en présence d’une probabilité prétest modérée.
• Si la probabilité d’EP est forte, les D-dimères sont inutiles, un angioscanner thoracique est demandé d’emblée pour confirmer le diagnostic.
• En cas de probabilité intermédiaire ou haute, un traitement antithrombotique doit être débuté avant même la confirmation diagnostique.
D Péricardite aiguë (cf. item 235 – chapitre 20)
1 Péricardite non compliquée
• Le terrain est évocateur en cas de contexte viral, fièvre, ou forme récidivante avec antécédent connu de péricardite aiguë.
• La péricardite se manifeste classiquement par une douleur thoracique augmentée à l’inspiration profonde, en décubitus et calmée par l’antéflexion du buste.
• L’examen clinique recherche un frottement péricardique classiquement fugace et inconstant.
• L’ECG révèle un sus-décalage du segment ST concave et diffus ou non systématisé, sans miroir ni onde Q, un sous-décalage de PQ, un microvoltage.
• La radiographie pulmonaire montre parfois un élargissement de la silhouette cardiaque.
• Devant une suspicion de péricardite aiguë, une échocardiographie et un dosage des troponines doivent être réalisés, on peut observer un syndrome inflammatoire biologique ; l’échocardiographie peut montrer un épanchement péricardique, elle peut aussi être normale (péricardite sèche), il faut savoir la répéter.
• C’est l’étiologie la plus bénigne parmi les autres diagnostics à évoquer (c’est donc un diagnostic d’élimination).
2 Tamponnade péricardique
• À la différence de la péricardite non compliquée, c’est une urgence vitale.
• Elle se manifeste par :
une douleur thoracique avec dyspnée, polypnée puis orthopnée et toux, parfois dysphagie, nausée, hoquet ;
des signes droits : turgescence jugulaire, reflux hépatojugulaire ;
– des signes de choc avec tachycardie et PAS < 90 mmHg ;
– un pouls paradoxal : l’inspiration entraîne une augmentation du retour veineux provoquant une dilatation du VD qui comprime le VG et aboutit à une baisse de la PAS (PAS d’inspiration < PAS d’expiration de 10 mmHg).
• L’ECG révèle un microvoltage, parfois une alternance électrique.
• La radiographie de thorax montre une cardiomégalie avec, lorsque l’épanchement péricardique est abondant, un aspect en « carafe ».
• L’échocardiographie confirme le diagnostic de tamponnade et montre un collapsus des cavités droites en expiration, une compression du VG par le VD en inspiration avec un épanchement abondant.
3 Myopéricardite
• Il s’agit d’un tableau de péricardite avec atteinte du myocarde le plus souvent virale.
• La douleur est de type péricarditique mais peut mimer un SCA, parfois avec insuffisance cardiaque.
• Elle est associée à une élévation prolongée des troponines.
• L’échocardiographie montre un trouble cinétique du ventricule gauche segmentaire ou diffus avec éventuel épanchement péricardique.
• La coronarographie est normale.
• ![]() L’IRM peut montrer des plages de rehaussement tardif sur les séquences avec injection de gadolinium prédominant en sous-épicardique et sans systématisation artérielle.
L’IRM peut montrer des plages de rehaussement tardif sur les séquences avec injection de gadolinium prédominant en sous-épicardique et sans systématisation artérielle.
![]() Les éléments d’orientation clinique, ECG et paraclinique sons résumés dans le tableau 6.3.
Les éléments d’orientation clinique, ECG et paraclinique sons résumés dans le tableau 6.3.
Tableau 6.3 ![]() Rappels sémiologiques cliniques et paracliniques des 4 urgences cardiovasculaires devant une douleur thoracique aiguë
Rappels sémiologiques cliniques et paracliniques des 4 urgences cardiovasculaires devant une douleur thoracique aiguë
| SCA | Dissection de l’aorte | Embolie pulmonaire | Péricardite | |
|---|---|---|---|---|
| Terrain | FDRCV | FDRCV, notamment HTA | Âge, comorbidités, chirurgie récente, néoplasie | Sujet jeune, contage viral |
| Mode de survenue | Brutal | Brutal | Progressif, associée à une dyspnée | Aigu |
| Horaire | Effort, repos | Repos | Repos | Inspiration, décubitus |
| Localisation, irradiation | Rétrosternale, épigastrique, mâchoire, bras, interscapulaire | Rétrosternale, transfixiante | Latéro- ou basithoracique | Rétrosternale |
| Type | Constrictive, brûlure | Coup de poignard | Constrictive | |
| Plaintes cardinales à renseigner (douleur thoracique, dyspnée, syncope, palpitation) | +++ | +++ | +++ | +++ |
| ECG | +++ Ischémie : sus-ST, sous-ST, ondes T |
± Normal ou ischémie |
++ Tachysinusal, BBD, T négative, S1Q3 |
++ Sus-ST concave, sous-PQ |
| Troponine | Uniquement si non ST + | ± | + (pronostic) | + (myocardite ?) |
| Radio de thorax | – | + | ± | – |
BBD : bloc de branche ; ECG : électrocardiogramme ; FDRCV : facteur de risque cardiovasculaire ; HTA : hypertension artérielle ; SCA : syndrome coronarien aigu.
III Orientation diagnostique : douleurs chroniques de cause cardiaque
Il peut s’agir :
• d’un angor stable : la douleur peut être atypique dans sa localisation ou ses irradiations, ou se réduire à ses irradiations. Elle est caractéristique en cas de caractère constrictif, si elle est déclenchée par l’effort (ou un repas), cédant à l’effort ou après un spray de trinitrine en 1 à 3 minutes ;
• ![]() d’une douleur d’angor d’effort du rétrécissement aortique serré ;
d’une douleur d’angor d’effort du rétrécissement aortique serré ;
• d’une douleur d’angor fonctionnel de l’anémie, des tachycardies comme la fibrillation atriale, de l’hyperthyroïdie ;
• d’une douleur d’effort de la cardiomyopathie hypertrophique ;
• de certaines hypertensions artérielles pulmonaires sévères donnant des douleurs d’allure angineuse par souffrance ischémique du ventricule droit lorsque la pression intraventriculaire droite dépasse la pression de perfusion coronarienne.
IV Orientation diagnostique : principales causes extracardiaques d’une douleur thoracique
A Douleurs d’origine pulmonaire
![]() Il peut s’agir :
Il peut s’agir :
• d’un pneumothorax avec douleur de type pleural, tympanisme et abolition du murmure vésiculaire, parfois dyspnée. Le diagnostic est posé par la radiographie en expiration pour les pneumothorax partiels ;
• d’un épanchement pleural, de douleurs pleurales chroniques (mésothéliome, pachypleurite). Il s’agit d’une douleur de type pleural avec matité, parfois dyspnée. Le diagnostic est radiographique avec ligne de Damoiseau pouvant nécessiter des clichés en décubitus latéral, une ponction pleurale à but diagnostique ;
• de pneumopathies infectieuses. La douleur peut être intense en coup de poignard de type pleural. On retrouve une fièvre, un syndrome de condensation avec un souffle tubaire entouré d’une couronne de râles crépitants, une opacité radiologique systématisée ou non avec bronchogramme aérien, un éventuel épanchement pleural associé.
B Douleurs d’origine œsophagienne
Il peut s’agir :
• d’un reflux gastro-œsophagien, d’une œsophagite ;
• d’un spasme œsophagien, la douleur d’allure angineuse est le plus souvent déclenchée par la déglutition. Attention, la douleur peut être calmée par les dérivés nitrés ;
• d’une dysphagie ;
• d’une rupture de l’œsophage, exceptionnelle.
C Douleurs pariétales d’origine musculaire ou squelettique
Il peut s’agir :
• d’un syndrome de Tietze (inflammation du cartilage à la jonction du sternum et d’une ou plusieurs côtes), où la douleur est reproduite par la palpation ;
• de lésions sternales, d’arthralgies chondrocostales ;
• de fractures costales, éventuellement pathologiques sur métastases ou myélome multiple (atteinte sternale également possible) ;
• de douleur musculoligamentaire.
D Douleurs d’origine neurologique
Il peut s’agir :
• d’un zona intercostal ;
• d’un tassement vertébral, etc.
E Douleurs d’origine abdominale projetées
Il peut s’agir :
• d’une lithiase vésiculaire ;
• d’un ulcère gastroduodénal ;
• d’une pancréatite aiguë ;
• d’une appendicite sous-hépatique ;
• d’un abcès sous-phrénique.
F Douleurs d’origine psychogène
• Elles sont extrêmement fréquentes.
• Elles s’accompagnent des signes suivants : angoisse, névrose, etc.
G Conclusion
Parmi ces différentes étiologies, six urgences non cardiaques sont à identifier :
• pleurésies et pneumonies ;
• pneumothorax ;
• pancréatite aiguë ;
• ulcère gastrique ou duodénal compliqué ;
• cholécystite ;
• douleurs radiculaires.
Pour les autres étiologies, il n’y a pas d’urgence vitale, mais il est urgent de rassurer et de soulager le patient.
Partagez cette publication
Written by : SFC
Plus de publications de la SFC

CARDIOLOGIE PÉDIATRIQUE Congenital Heart Disease transition practices in the United States: a survey of [...]

INTELLIGENCE ARTIFICIELLE New Threshold for Defining Mild Aortic Stenosis Derived From Velocity-Encoded MRI in [...]



